Compulsão Alimentar: Sintomas, Causas e Tratamento da Perturbação da Ingestão Compulsiva
A compulsão alimentar em adultos pode ser muito mais do que simplesmente “comer em excesso” ou “não ter força de vontade”. Quando existem episódios repetidos de ingestão de grandes quantidades de comida, acompanhados por uma sensação de perda de controlo, vergonha e sofrimento acentuado, pode estar em causa uma Perturbação da Ingestão Compulsiva, uma perturbação alimentar formalmente reconhecida.
Muitas pessoas vivem com isto em silêncio durante meses ou anos. Comem rapidamente, escondem o comportamento, sentem-se culpadas depois e prometem a si próprias que “amanhã será diferente”. O problema é que a culpa tende a alimentar o ciclo, em vez de o resolver. A boa notícia é esta: há tratamento eficaz.
O que é a Perturbação da Ingestão Compulsiva?
A Perturbação da Ingestão Compulsiva é uma perturbação alimentar caracterizada por episódios recorrentes de ingestão excessiva de comida, com sensação de perda de controlo, sofrimento clinicamente relevante e ausência de comportamentos compensatórios regulares, como vómitos provocados, laxantes ou exercício excessivo.
Por outras palavras, não estamos a falar apenas de comer mais num jantar de família, num aniversário ou numa época festiva. Para este diagnóstico, tem de existir um padrão repetido, associado a sofrimento psicológico e impacto real na vida da pessoa. Em termos de diagnóstico, os episódios tendem a ocorrer pelo menos uma vez por semana durante três meses.
Sinais típicos de ingestão compulsiva
- Comer muito mais depressa do que o habitual.
- Comer até ficar desconfortavelmente cheio.
- Continuar a comer sem fome física real.
- Comer sozinho por vergonha.
- Sentir-se enjoado, deprimido ou muito culpado depois.
O elemento mais importante não é apenas a quantidade de comida, mas sobretudo a sensação de perda de controlo e o sofrimento associado.
Compulsão alimentar não é o mesmo que comer emocionalmente
Muitas pessoas comem mais quando estão ansiosas, frustradas, tristes ou aborrecidas. Isso pode acontecer sem que exista uma perturbação alimentar formal.
Na Perturbação da Ingestão Compulsiva, porém, o problema é mais estruturado. Há geralmente repetição, perda de controlo, vergonha, ocultação e tentativas falhadas de resolver o problema através de dietas rígidas ou restrição alimentar. Nem todo o comer emocional é uma perturbação, mas a compulsão alimentar costuma ter uma forte dimensão emocional.
Quais são os sintomas mais frequentes da compulsão alimentar?
Na prática clínica, os sintomas mais comuns incluem:
Sensação de falta de controlo
A pessoa sente que começou a comer e já não consegue parar, mesmo quando deixou de ter fome ou já está fisicamente desconfortável.
Vergonha e comportamento secreto
É frequente comer às escondidas, evitar refeições com outras pessoas ou ocultar embalagens e restos de comida.
Culpa intensa depois do episódio
O alívio momentâneo é rapidamente substituído por culpa, autocrítica, tristeza ou sensação de fracasso.
Relação caótica com a comida
Muitas pessoas vivem num padrão de “tudo ou nada”: períodos de controlo rígido, seguidos de nova crise de compulsão alimentar.
Sofrimento emocional importante
A pessoa não sofre apenas por causa do peso, mas também pela perda de controlo, pela vergonha, pelo impacto na autoestima e pela sensação de impotência.
Qual é a diferença entre compulsão alimentar e bulimia nervosa?
Esta é uma das dúvidas mais importantes.
Bulimia nervosa
Na bulimia nervosa, depois dos episódios de ingestão compulsiva, surgem comportamentos compensatórios regulares para tentar evitar o ganho de peso, como vómitos autoinduzidos, laxantes, jejum ou exercício excessivo.
Perturbação da Ingestão Compulsiva
Na Perturbação da Ingestão Compulsiva, esses comportamentos não fazem parte do padrão clínico habitual.
Além disso, embora a preocupação com o peso e a forma corporal possa existir nos dois quadros, na bulimia essa influência tende a ser mais central na autoavaliação. Também convém corrigir um erro frequente: nem toda a pessoa com compulsão alimentar tem obesidade, embora a associação com excesso de peso seja comum.
Porque acontece a compulsão alimentar?
Raramente existe uma única causa.
Na maioria dos casos, a compulsão alimentar parece resultar da interação entre vários fatores:
- Vulnerabilidade emocional.
- Stress.
- Vergonha corporal.
- Dietas muito rígidas.
- Impulsividade.
- Dificuldades na regulação emocional.
- Trauma ou adversidade.
- Comorbilidades psiquiátricas, como ansiedade, depressão ou PHDA.
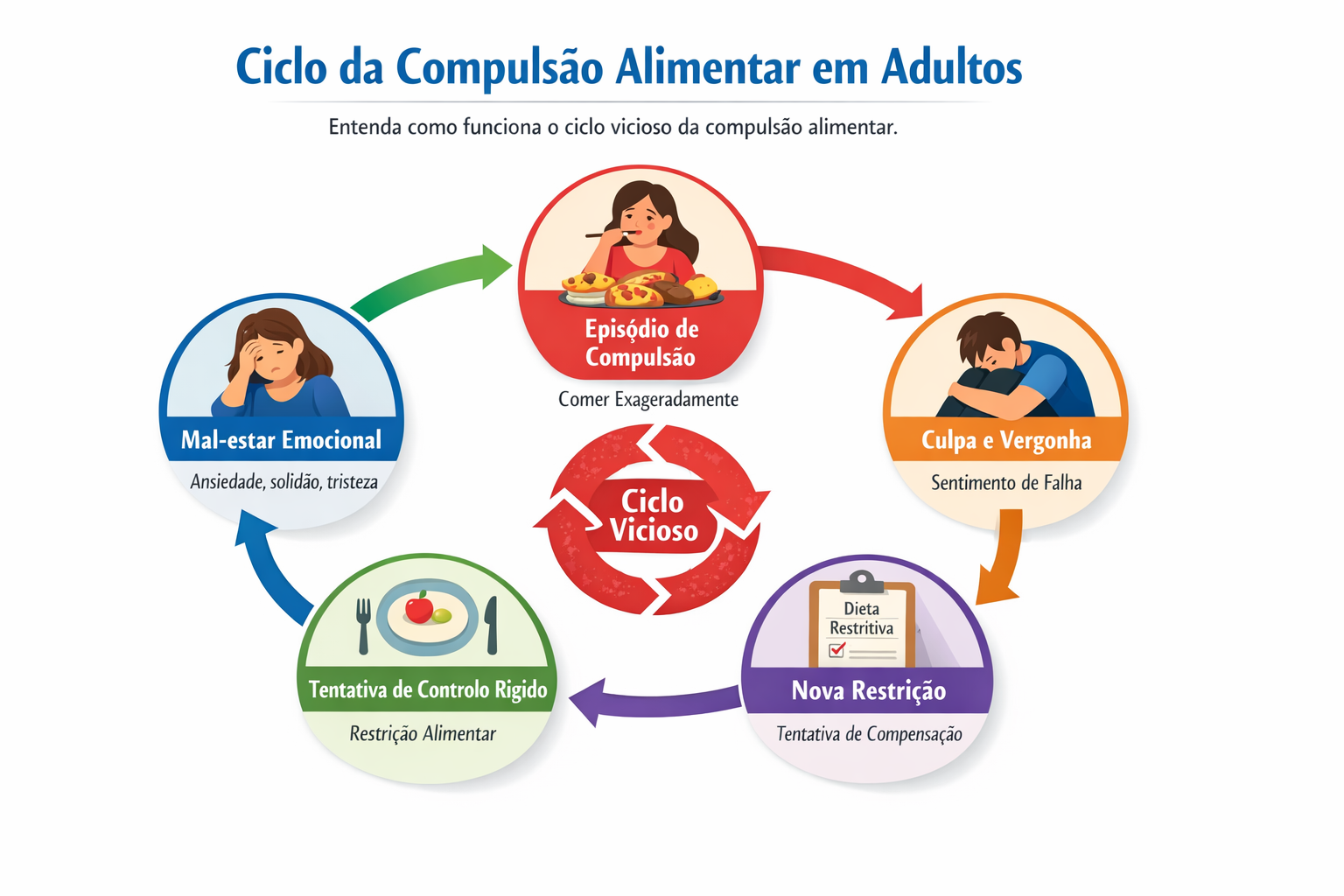
Em muitas pessoas, a comida funciona como uma tentativa breve de aliviar tensão interna, vazio, angústia, solidão ou autoaversão. O problema é que esse alívio costuma ser transitório. Depois surgem culpa, vergonha e nova necessidade de controlo, o que mantém o ciclo.
Um padrão frequente é este:
É por isso que a leitura moralista do tipo “falta disciplina” costuma falhar. Em muitos casos, a pessoa está presa num ciclo psicopatológico real, não apenas num mau hábito.
Quem está em maior risco?
A Perturbação da Ingestão Compulsiva pode afetar homens e mulheres, embora seja mais frequentemente identificada em mulheres. É também uma condição frequentemente subdiagnosticada. Menos de metade dos adultos com sintomas prolongados chega a ser reconhecida nos cuidados de saúde.
Alguns fatores aparecem associados com maior frequência:
- Depressão.
- Ansiedade.
- Perturbações por uso de substâncias.
- Perturbação borderline da personalidade.
- Perturbação de stress pós-traumático.
- PHDA.
- Trauma e adversidade precoce.
- Obesidade, diabetes tipo 2 e hipertensão.
A comorbilidade psiquiátrica é elevada e parece relacionar-se mais com a gravidade da ingestão compulsiva do que com o peso isoladamente.
Que consequências pode ter?
A compulsão alimentar em adultos pode ter consequências relevantes, tanto do ponto de vista psicológico como físico.
Consequências emocionais e relacionais
- Baixa autoestima.
- Vergonha persistente.
- Isolamento social.
- Humor depressivo.
- Ansiedade.
- Pior relação com o corpo.
- Redução da qualidade de vida.
Em alguns casos, o sofrimento torna-se tão intenso que surgem pensamentos de desesperança ou mesmo ideação suicida. Isto não deve ser banalizado.
Consequências físicas e metabólicas
- Aumento de peso.
- Obesidade.
- Diabetes tipo 2.
- Hipertensão arterial.
- Alterações metabólicas.
- Maior risco cardiometabólico.
Ainda assim, o centro da perturbação não é apenas o peso, mas sim a combinação entre perda de controlo, sofrimento psíquico, vergonha, impacto funcional e risco médico.
A compulsão alimentar tem tratamento?
Sim. Esta é talvez a mensagem mais importante deste artigo. A Perturbação da Ingestão Compulsiva tem tratamento, e as abordagens com melhor suporte científico em adultos incluem sobretudo psicoterapia estruturada e, em alguns casos, medicação. As recomendações da American Psychiatric Association colocam a terapia cognitivo-comportamental focada nas perturbações alimentares e a terapia interpessoal como opções de primeira linha; para adultos que preferem medicação ou não respondem adequadamente apenas à psicoterapia, podem ser considerados antidepressivos ou lisdexamfetamina.
Qual é a melhor psicoterapia para a compulsão alimentar?
A terapia cognitivo-comportamental é uma das abordagens com melhor suporte científico.
O objetivo não é apenas “parar de comer”. A intervenção trabalha vários níveis ao mesmo tempo:
- Regularizar as refeições.
- Reduzir o ciclo restrição-compulsão.
- Identificar gatilhos emocionais.
- Questionar pensamentos automáticos distorcidos.
- Diminuir culpa e vergonha.
- Trabalhar a relação com o corpo e com a comida.
Em muitas pessoas, a melhoria começa quando deixam de viver entre extremos: controlo rígido de um lado, perda de controlo do outro. A terapia interpessoal também pode ser útil, sobretudo quando o problema está fortemente ligado a conflitos relacionais, solidão ou perdas.
Há medicação para a compulsão alimentar?
Pode haver lugar para medicação, sobretudo quando:
- A pessoa prefere abordagem farmacológica.
- Não houve resposta suficiente à psicoterapia.
- Coexistem depressão, ansiedade, PHDA ou outras perturbações relevantes.
Entre as opções mais referidas estão a lisdexamfetamina e alguns antidepressivos. A escolha nunca deve ser automática. Depende do perfil global da pessoa, da presença de comorbilidades, do risco cardiovascular, do padrão de sono, do consumo de substâncias e de outros fatores médicos e psiquiátricos.
O tratamento serve para emagrecer?
Nem sempre esse é o primeiro objetivo.
Na Perturbação da Ingestão Compulsiva, o foco inicial costuma ser:
- Reduzir ou interromper os episódios de compulsão.
- Restaurar uma relação menos caótica com a comida.
- Diminuir o sofrimento psicológico.
- Estabilizar padrões alimentares.
Algumas pessoas ficam frustradas porque esperam que o tratamento conduza logo à perda de peso importante. Isso nem sempre acontece de forma imediata. Ainda assim, reduzir a compulsão alimentar já é um ganho clínico importante e pode proteger contra o agravamento futuro da saúde metabólica.
Precisa de ajuda especializada?
Se sente que vive ciclos repetidos de comer compulsivamente, perda de controlo, vergonha e culpa, vale a pena procurar avaliação especializada. Isso é particularmente importante quando:
- Os episódios se repetem há semanas ou meses.
- Existe impacto no humor, autoestima ou relações.
- Sente que passa a vida entre dietas e recaídas.
- Há ganho de peso progressivo ou preocupação com a saúde física.
- Sente que já não consegue sair disto sozinho.
Quanto mais cedo houver avaliação, maior a probabilidade de interromper o ciclo antes que ele se torne mais enraizado.
Perguntas frequentes sobre compulsão alimentar
Como parar de ter crises de compulsão alimentar?
O primeiro passo não é “fechar a boca” nem aumentar a culpa. Em geral, ajuda mais regularizar as refeições, reduzir dietas rígidas, identificar gatilhos emocionais e procurar psicoterapia adequada, sobretudo terapia cognitivo-comportamental focada nas perturbações alimentares.
Qual é o melhor remédio para compulsão alimentar?
Não existe um “melhor remédio” universal. Em alguns adultos, podem ser considerados lisdexamfetamina ou antidepressivos, mas a decisão depende do perfil clínico global e não deve ser tomada sem avaliação médica.
Compulsão alimentar tem cura?
Muitas pessoas melhoram de forma significativa e algumas entram em remissão sustentada. O prognóstico pode ser favorável, mas depende de vários fatores, incluindo comorbilidades, precocidade da intervenção e continuidade do tratamento.
Compulsão alimentar e ansiedade estão relacionadas?
Sim, frequentemente. A ansiedade, a depressão e outras dificuldades emocionais aparecem com frequência em pessoas com Perturbação da Ingestão Compulsiva e podem ajudar a manter o ciclo de compulsão.
Quando devo procurar psiquiatra por compulsão alimentar?
Quando existem episódios repetidos de perda de controlo, vergonha intensa, sofrimento importante ou impacto relevante na saúde física e emocional. Se houver depressão, ansiedade, PHDA, consumo de substâncias ou risco autolesivo, a avaliação torna-se ainda mais importante.
Conclusão
A compulsão alimentar em adultos não é um defeito de carácter, nem apenas “comer demais”. Quando existe perda de controlo, sofrimento e repetição do padrão, pode tratar-se de Perturbação da Ingestão Compulsiva.
É uma condição real, muitas vezes silenciosa e frequentemente mal compreendida. Mas tem tratamento. E quanto mais cedo for reconhecida, maior a probabilidade de melhoria.