Stress Pós-Traumático (PSPT): Sintomas Físicos e Impacto na Memória
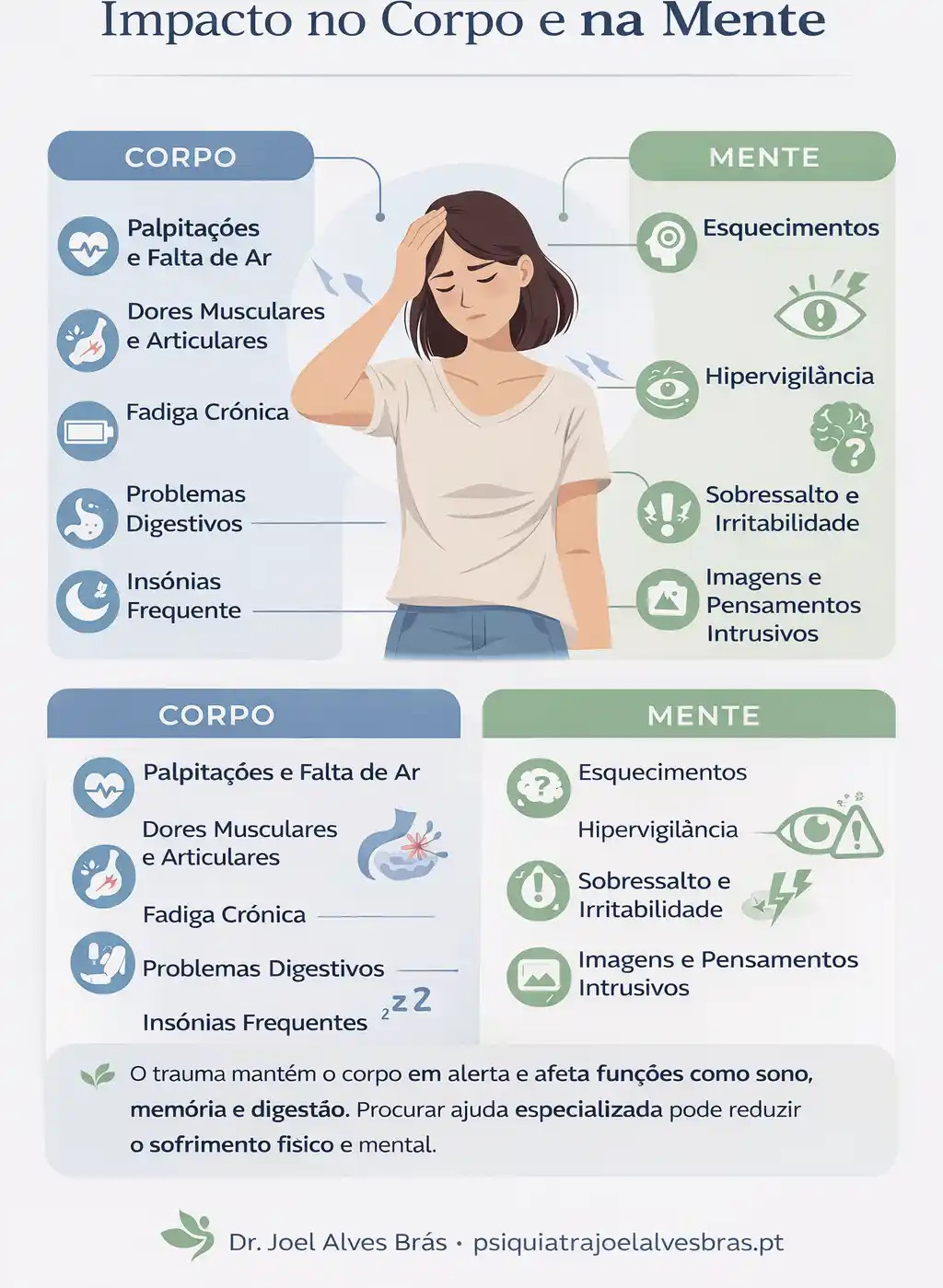
Há pessoas que dizem: “Desde aquele dia, nunca mais fui o mesmo”. Dormem pior, assustam-se com facilidade, sentem-se tensas, cansadas, com dores no corpo, palpitações, desconforto intestinal, dificuldades de concentração e uma sensação constante de estarem em alerta.
Muitas vezes, ainda ouvem que isso é apenas ansiedade ou “coisas da cabeça”. Mas a verdade é esta: o trauma não fica só na cabeça. Pode deixar marcas físicas reais e persistentes.
O trauma psicológico e a Perturbação de Stress Pós-Traumático (PSPT) podem alterar o sono, a tensão muscular, a memória, a atenção, a digestão, a respiração e até o sistema cardiovascular. Ou seja, mente e corpo ficam envolvidos no mesmo processo.
O trauma pode causar sintomas físicos?
Sim. O trauma pode causar sintomas físicos como palpitações, dores musculares, fadiga, problemas digestivos, insónias e falta de ar. Isto acontece porque o sistema de alarme do organismo pode permanecer ativo durante demasiado tempo, mantendo o corpo num estado de hipervigilância e desgaste.
Isto é particularmente relevante em pessoas com PSPT, uma perturbação formalmente reconhecida nos sistemas de classificação diagnóstica, mas também pode acontecer em pessoas que viveram experiências traumáticas e continuam com sintomas persistentes, mesmo sem preencher todos os critérios formais do diagnóstico.
Porque é que o trauma afeta o corpo?
Quando uma pessoa é exposta a um acontecimento traumático, o cérebro ativa rapidamente os sistemas de sobrevivência. O organismo entra em modo de luta, fuga ou congelamento. A frequência cardíaca aumenta, os músculos ficam tensos, a respiração acelera e a atenção focaliza-se.
Em condições normais, quando o perigo passa, o sistema desativa-se progressivamente e o corpo recupera o equilíbrio. Mas nem sempre isso acontece.
Em algumas pessoas, sobretudo quando o trauma foi muito intenso, repetido ou associado a uma sensação extrema de impotência, o sistema de resposta ao stress parece ficar preso em posição de alerta. O resultado é um organismo que continua a comportar-se como se o perigo ainda estivesse presente.
Aqui entram em jogo mecanismos biológicos importantes, como:
- Ativação persistente do sistema nervoso autónomo
- Alterações no eixo do stress
- Exposição prolongada a hormonas como o cortisol
- Maior desgaste fisiológico global
É por isso que o trauma pode ter efeitos tão amplos, tão persistentes e, por vezes, tão difíceis de ligar à experiência original.
Sintomas físicos do trauma e do stress pós-traumático
Os sintomas físicos variam de pessoa para pessoa, mas há padrões que aparecem repetidamente.
Dores no corpo e tensão muscular
Uma das queixas mais frequentes é esta: “Ando sempre tenso”.
- Dores nas costas
- Cefaleias
- Sensação de aperto no pescoço e nos ombros
- Dores articulares
- Dor musculoesquelética difusa
- Sintomas compatíveis com fibromialgia
Quando o corpo vive em hipervigilância, os músculos não relaxam como deviam. A longo prazo, isso cobra um preço.
Fadiga e exaustão
Muitas pessoas traumatizadas não dizem apenas que estão cansadas. Dizem que estão esgotadas.
- Hiperativação fisiológica constante
- Esforço emocional prolongado
- Sono não reparador
- Maior consumo energético basal
- Dificuldade em recuperar entre dias ou entre estímulos
A sensação é muitas vezes esta: o corpo não consegue desligar e, ao mesmo tempo, já não aguenta continuar ligado.
Palpitações, falta de ar e sintomas cardiorrespiratórios
O trauma pode afetar o coração e a respiração de forma muito concreta.
- Palpitações
- Aperto no peito
- Sensação de falta de ar
- Hiperventilação
- Coração acelerado sem esforço físico
- Crises vegetativas intensas perante gatilhos
Isto pode acontecer porque a resposta de alarme do corpo se reativa com demasiada facilidade.
Estômago, intestino e digestão
Outro ponto muito importante, e frequentemente negligenciado, é o efeito do trauma no aparelho digestivo.
- Náuseas
- Dor abdominal
- Diarreia
- Prisão de ventre
- Desconforto digestivo persistente
- Síndrome do intestino irritável
- Agravamento de sintomas gastrointestinais já existentes
A ligação entre cérebro e intestino é profunda. Quando o sistema nervoso vive em estado de alerta, o intestino também sofre.
Sono perturbado
O sono é uma das primeiras vítimas do trauma.
- Dificuldade em adormecer
- Despertares frequentes
- Sono leve
- Pesadelos
- Suores noturnos
- Sobressaltos durante a noite
- Sensação de acordar já cansado
Se o corpo não se sente seguro, dormir profundamente torna-se muito mais difícil.
Porque é que depois do trauma fico mais esquecido, distraído ou confuso?
Esta é uma pergunta muito frequente em consulta.
Muitas pessoas, depois de um trauma, começam a notar:
- Dificuldade em concentrar-se
- Maior distração
- Sensação de mente enevoada
- Esquecimentos
- Falhas de memória
- Dificuldade em seguir raciocínios
- Sensação de confusão ou desorganização
Isto não significa necessariamente perda irreversível de capacidade mental. Em muitos casos, significa que o cérebro está a gastar demasiados recursos a tentar manter a vigilância, controlar a ativação fisiológica e gerir o impacto emocional do trauma.
A verdade é esta: um cérebro em modo de sobrevivência pensa pior.
Quando a atenção está constantemente capturada pelo perigo, pela antecipação, pelas memórias intrusivas ou pela hipervigilância, sobra menos disponibilidade para:
- Memorizar informação nova
- Manter o foco
- Organizar o pensamento
- Recuperar memórias
- Decidir com clareza
Além disso, o trauma pode associar-se a fenómenos dissociativos, em que a pessoa se sente desligada do momento presente, como se estivesse em piloto automático, fora do corpo ou num estado de torpor. Isso também pode contribuir para a sensação de confusão, falhas de sequência mental e “apagões” subjetivos.
O trauma pode afetar a memória?
Memória do próprio trauma
Algumas pessoas têm recordações intrusivas, imagens fragmentadas, pesadelos e flashbacks. Outras apresentam, pelo contrário, lacunas na memória do acontecimento traumático.
Pode existir incapacidade de recordar partes importantes daquilo que aconteceu.
Memória do dia a dia
Também pode haver impacto na memória quotidiana:
- Dificuldade em reter nova informação
- Mais esquecimentos
- Menor capacidade de evocação
- Mais falhas na memória de trabalho
Em parte, isso pode decorrer da própria perturbação da atenção. Se a pessoa não consegue focar-se devidamente, também terá mais dificuldade em codificar e consolidar informação nova.
Qual é a diferença entre stress normal depois de um choque e PSPT?
Depois de um choque ou de um acontecimento muito stressante, é normal existir um período de sofrimento agudo.
Nessa fase inicial, a pessoa pode sentir:
- Medo
- Sobressalto
- Ansiedade
- Insónias
- Pensamentos intrusivos
- Maior irritabilidade
- Hipervigilância
Isto, por si só, não significa automaticamente PSPT.
A diferença principal está na persistência dos sintomas e na incapacidade de recuperação.
Reação aguda normal ao stress
Numa reação normal após um acontecimento violento ou assustador, o organismo ativa-se, mas depois vai regressando gradualmente ao equilíbrio. Há sofrimento, mas existe tendência à recuperação.
Perturbação de Stress Pós-Traumático
Na PSPT, os sintomas:
- Persistem para além do tempo esperado
- Mantêm sofrimento significativo
- Prejudicam o funcionamento
- E o corpo continua a reagir como se o perigo ainda estivesse presente
De forma simplificada, o problema não é ter tido uma reação de alarme. O problema é o sistema de alarme não conseguir desligar.
Os sintomas do trauma podem aparecer anos depois?
Sim, podem.
Nem sempre o trauma se manifesta de forma total e evidente logo após o acontecimento. Em algumas pessoas, os sintomas ficam inicialmente mais contidos, mascarados ou parcialmente compensados por evitamento, hipercontrolo ou excesso de funcionamento.
Mais tarde, podem surgir ou agravar-se:
- Perante uma nova perda
- Após outro acontecimento stressante
- Quando o corpo já está mais fragilizado
- Quando certas memórias ou contextos funcionam como gatilhos
- Ou quando as estratégias de defesa deixam de ser suficientes
“Na altura aguentei, mas anos depois fui abaixo.”
Como saber se os meus sintomas físicos podem estar ligados a trauma psicológico?
Nem toda a dor, fadiga ou palpitação tem origem traumática. É essencial manter rigor clínico e excluir causas médicas quando apropriado.
Mas há sinais que aumentam a suspeita de ligação ao trauma:
- Os sintomas começaram ou agravaram-se após um acontecimento traumático
- Existe reatividade física intensa a gatilhos ou memórias
- Coexistem insónias, hipervigilância, sobressalto, evitamento ou recordações intrusivas
- Há sofrimento emocional persistente, vergonha, irritabilidade ou sensação de desligamento
- Os exames são repetidamente normais, mas o corpo continua em sofrimento
- Tratamentos médicos convencionais ajudam pouco ou de forma incompleta
Quando os sintomas físicos aparecem em conjunto com um padrão emocional e traumático coerente, vale a pena fazer uma avaliação psiquiátrica ou psicológica especializada.
Tratamentos e terapias complementares para o trauma
O tratamento do trauma e da PSPT não se resume a uma única técnica. A abordagem deve ser individualizada, clinicamente enquadrada e, idealmente, integrada.
Psicoterapia
A psicoterapia é central no tratamento do trauma. Dependendo do caso, pode ser importante trabalhar:
- Reexperiência traumática
- Evitamento
- Hipervigilância
- Vergonha
- Culpa
- Dissociação
- Padrões relacionais alterados pelo trauma
Regulação do sistema nervoso
Algumas estratégias podem ajudar como complemento:
- Respiração controlada
- Atenção plena
- Treino de consciência corporal
- Yoga orientado para regulação fisiológica
Estas abordagens podem contribuir para:
- Reduzir a ativação fisiológica
- Melhorar a autorregulação
- Aumentar a consciência corpo-mente
- Diminuir a sensação de hiperalerta
Mas convém ser rigoroso: não substituem, por si só, uma avaliação especializada nem um tratamento estruturado quando existe um quadro clínico significativo.
O trauma na infância é diferente do trauma na idade adulta?
Sim, pode ser.
Quando o trauma ocorre na infância, pode interferir com processos de desenvolvimento ainda em curso, nomeadamente:
- Regulação emocional
- Vinculação
- Sensação de segurança
- Identidade
- Organização das relações
Além disso, traumas precoces e repetidos parecem associar-se mais frequentemente a:
- Dissociação
- Vergonha intensa
- Sensibilidade interpessoal
- Desregulação emocional
- Quadros mais complexos e persistentes
Ainda assim, importa não simplificar em excesso. Parte do impacto pode relacionar-se não apenas com a idade em que o trauma ocorreu, mas também com o facto de ter sido repetido, prolongado ou relacional.
Perguntas frequentes
O trauma pode causar dores no corpo?
Sim. Dores musculares, dores nas costas, cefaleias, fibromialgia e outras queixas musculoesqueléticas são frequentes em pessoas com trauma e PSPT.
O trauma pode afetar o intestino?
Sim. Náuseas, diarreia, prisão de ventre, dor abdominal e síndrome do intestino irritável podem surgir ou agravar-se em contexto traumático.
O trauma pode afetar o coração e a respiração?
Sim. Podem ocorrer palpitações, falta de ar, hiperventilação, aperto no peito e maior reatividade cardiorrespiratória, sobretudo perante gatilhos.
O trauma pode causar fadiga e exaustão?
Sim. Viver em estado prolongado de alerta desgasta o organismo, perturba o sono e reduz a capacidade de recuperação, o que pode gerar fadiga intensa.
Porque fico mais esquecido e distraído depois do trauma?
Porque a hipervigilância, a ativação fisiológica, a sobrecarga emocional e, por vezes, a dissociação podem prejudicar a atenção, a memória e a clareza mental.
O trauma pode aparecer anos depois?
Sim. Os sintomas podem surgir ou tornar-se mais evidentes muito tempo depois, especialmente quando as defesas deixam de funcionar ou aparecem novos gatilhos.
Precisa de ajuda especializada?
Não deixe que o trauma controle o seu futuro.
Se se identifica com estes sinais, vale a pena procurar uma avaliação especializada. O trauma não tratado pode manter sofrimento físico e emocional durante muito tempo, mas há formas de compreender o que está a acontecer e de iniciar tratamento adequado.
Se sente o corpo em alerta constante, insónias persistentes, dores, fadiga, dificuldades de memória ou reações intensas a gatilhos, procure ajuda.
Conclusão
O trauma pode alterar profundamente a forma como o corpo e a mente funcionam. Dores, fadiga, problemas intestinais, palpitações, insónias, esquecimentos e confusão podem fazer parte de um mesmo quadro psicobiológico, e não são imaginação nem simples fraqueza emocional.